Publication 24 juin 2021
Données de santé : Passer le cap citoyen !

Les données numériques : une nouvelle donne pour la gouvernance du système de santé ?
Dans le domaine de la santé comme dans de nombreux autres domaines, les données constituent un outil de pilotage et de gestion. Elles sont une composante importante de la transparence des décisions prises par les pouvoirs publics et du contrôle de l’efficacité de ces dernières. Par exemple, la plateforme dashboard.covid19.data.gouv.fr a permis, durant la pandémie de Covid-19, à tout un chacun de consulter l’évolution de la situation épidémique et de visualiser l’ensemble des données disponibles sous forme de cartes.
L’utilité du partage et de l’exploitation des données dans le champ de la santé va, toutefois, bien au-delà de la gestion de crise, et si les impératifs liés à la lutte contre la crise sanitaire sont venus renforcer l’intérêt pour les données de santé, le lien entre les données et la santé précède très largement la transformation numérique du secteur.
À condition qu’elles soient utilisées avec toutes les garanties (légales, techniques, éthiques) que leur sensibilité exige, ces données peuvent être mobilisées afin d’améliorer et fluidifier les parcours de soins, développer la télémédecine, faire progresser la recherche scientifique, notamment épidémiologique, piloter le système de santé, ou même développer la médecine préventive qui, malgré les priorités qui lui sont accordées, fait aujourd’hui défaut.
Pour l’heure, ces données restent toutefois difficiles à appréhender par certains acteurs de la chaîne de valeur, notamment du fait de leur grande hétérogénéité, de la faible lisibilité de leur gouvernance, et de leur caractère hautement sensible. Les traitements de données de santé sont en effet strictement encadrés par la loi, notamment par le Règlement général sur la protection des données (RGPD) au niveau européen, et le Code de la santé publique et le Code pénal (entre autres) en France.
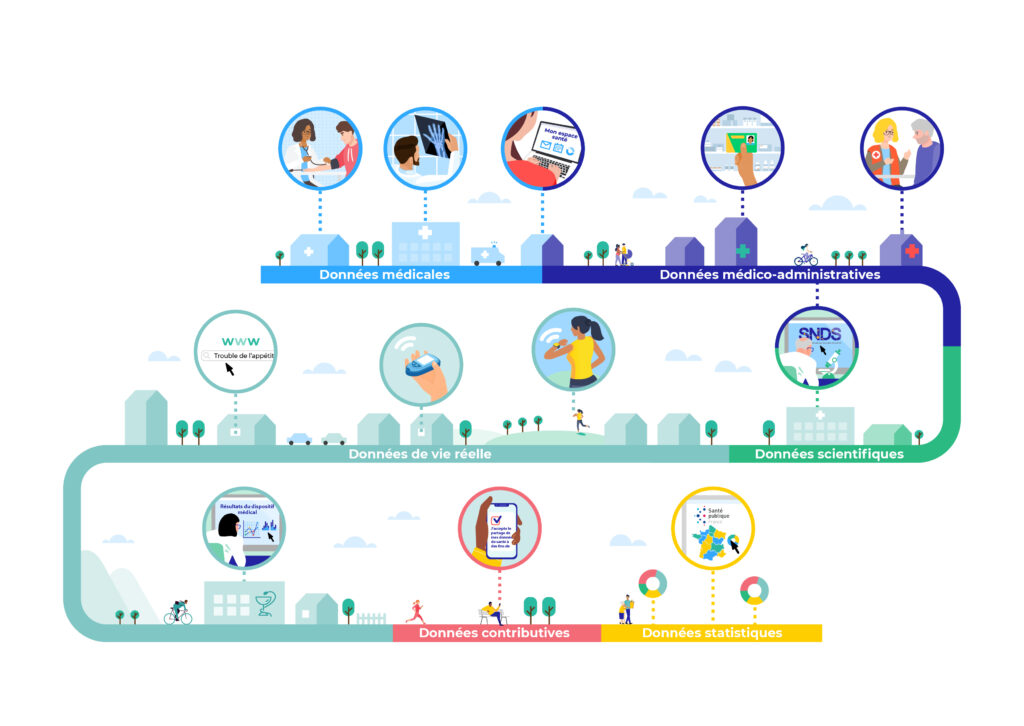
Les données de santé : un écosystème hétérogène
Franck Lethimonnier
Directeur de l’institut thématique « Technologies pour la santé », Inserm
Elles sont également souvent cloisonnées et peu interopérables, ce qui rend d’autant plus complexe leur utilisation. Du fait de leur grande diversité, à la fois dans leur nature, leur source de production, ou encore leur finalité, les données de santé sont dispersées dans des multitudes de bases de données, qui ne communiquent pas nécessairement entre elles et sont administrées par différents acteurs de la chaîne de santé.
Afin que l’ensemble des acteurs de la chaîne, et en particulier les citoyens, puissent se saisir des enjeux (éthiques, juridiques et techniques) qui y sont liés, de sérieux efforts d’appropriation sont indispensables.
Pour une culture des données de santé partagée
Bien qu’elles soient au cœur de nombreux projets nationaux et européens (que ceux-ci soient publics, privés ou publics-privés), les données numériques de santé demeurent des actifs relativement mal appréhendés. Comme l’ont révélé les quelques quarante auditions réalisées dans le cadre de ce rapport, cette difficulté ne touche pas uniquement les citoyens non-initiés. Nous observons également de grands écarts entre les professionnels de santé, les associations du secteur et les décideurs publics vis-à-vis de ces données. Ce défaut d’acculturation ne concerne pas uniquement les données de santé, mais plutôt les données (et le numérique) en général. C’est donc toute une culture des données qui est à créer.
Jelena Malinina
Digital Health Policy Officer, BEUC
RECOMMANDATIONS
Recommandation n°1
Recommandation n°2
Recommandation n°3
Recommandation n°4
Mettre les citoyens en capacité de se saisir de leurs données personnelles de santé est d’autant plus crucial que cette maîtrise constitue une composante clé de leur capacité à s’impliquer dans les débats afférents à leur utilisation, dont ils sont souvent écartés.
Redéfinir la gouvernance des données pour un système de santé plus efficient et plus démocratique
Malgré les efforts engagés dans le cadre du volet numérique de la stratégie nationale « Ma Santé 2022 », la gouvernance des données de santé reste peu lisible. De nombreux acteurs (le ministère des Solidarités et de la Santé, le secrétariat d’État chargé du Numérique, l’Agence du numérique en Santé (ANS), la Caisse nationale de l’Assurance Maladie (CNAMTS) ou encore Santé publique France) se partagent le pilotage de la politique publique en la matière, avec des missions qui se recoupent parfois.
Clarifier la gouvernance de ces données doit passer, d’une part, par une clarification du rôle des différents acteurs impliqués dans leur production, leur collecte, leur partage et leur utilisation. D’autre part, cela doit passer par une clarification des modalités (techniques, juridiques) de production, de collecte, de partage et d’utilisation de ces données.
RECOMMANDATIONS
Recommandation n°5
Recommandation n°6
Recommandation n°7
Recommandation n°8
Redéfinir la gouvernance des données de santé doit être l’opportunité de mettre le citoyen au cœur de la transformation du système de santé. L’exploitation grandissante des données de santé dans les parcours de soins et à des fins de recherche concerne l’ensemble de la population, les jeunes comme les moins jeunes, les personnes atteintes de pathologies comme celles en bonne santé. Or, les associations de patients sont très souvent reconnues comme seules entités représentatives de la population possédant une légitimité suffisante pour être entendues au sein des instances sanitaires.
Au-delà des patients et des associations de patients, c’est donc plus largement aux associations de défense des droits et aux citoyens dans leur ensemble qu’il convient d’accorder un plus grand rôle dans l’élaboration et la mise en œuvre de la politique de santé publique. En d’autres termes, il s’agit de donner tout son sens à la notion de « démocratie sanitaire ».
RECOMMANDATIONS
Recommandation n°9
Recommandation n°10
Recommandation n°11
Sur le même sujet
-

Publication 14 février 2020
Cybersécurité : Accompagner un système de santé en pleine mutation
-
Publication 23 septembre 2014
D'un système de santé curatif à un modèle préventif grâce aux outils numériques
-

Publication 14 mai 2019
Tous acteurs des données